Despite an increased understanding of Parkinson’s disease (PD) and how to treat it, there is still much to be done to help improve outcomes for patients. An interactive session held at the 9th Congress of the European Academy of Neurology, Budapest, July 1−4 2023, looked at different aspects of PD management, including discussions with experts on practical advice for the management of difficult to treat Parkinson’s disease and atypical parkinsonian symptoms.1
파킨슨병(PD)과 치료 방법에 대한 이해가 높아졌음에도 불구하고 환자의 치료 결과를 개선하기 위해 해야 할 일이 아직 많이 남아 있습니다. 2023년 7월 1일부터 4일까지 부다페스트에서 열린 제9회 유럽신경학회(EAN) 학술대회에서 열린 세션에서는 치료가 어려운 파킨슨병 및 비정형 파킨슨병 증상 관리를 위한 실질적인 조언에 대한 전문가들의 토론을 포함하여 PD 관리의 다양한 측면을 살펴보았습니다.1
Some motor and non-motor symptoms in Parkinson’s disease (PD) are particularly difficult to treat, such as hypokinetic dysarthria, freezing of gait problems, falls, sleep disturbances, cognitive problems and pain.2 Potential management techniques for these symptoms, which could make a difference to improve daily life for patients living with PD, were presented during the session.
파킨슨병(PD)의 일부 운동 및 비운동 증상은 저운동성 구음장애, 보행 장애, 낙상, 수면 장애, 인지 장애, 통증 등 치료가 특히 어렵습니다.2 이 세션에서는 이러한 증상에 대한 잠재적 관리 기법이 발표되었으며, 이는 파킨슨병 환자의 일상생활을 개선하는 데 도움이 될 수 있습니다.
Speech and swallowing
말하기와 삼킴
Elina Tripoliti, Honorary Associate Professor at UCL, London discussed how to identify and manage speech and swallowing problems in PD. Speech in patients living with PD can vary because of fatigue, presence of saliva/mucosa, posture, medical treatment and stage of disease, but has been shown to be a problem in up to 89% of people with PD.1,3
런던 UCL의 명예 부교수인 엘리나 트리폴리티는 파킨슨병 환자의 언어 및 삼킴 장애를 식별하고 관리하는 방법에 대해 논의했습니다. 파킨슨병 환자의 말하기는 피로, 침/점막의 유무, 자세, 의학적 치료 및 질병의 단계에 따라 달라질 수 있지만, 최대 89%의 파킨슨병 환자에서 문제가 있는 것으로 나타났습니다.1,3
Speech has shown to be a problem in nearly 90% of people living with Parkinson’s disease3
파킨슨병 환자의 거의 90%가 언어 기능에 문제가 있는 것으로 나타났습니다.3
One of the challenges is a reduced awareness of soft voice, so a patient’s perception of how loudly they talk does not match what others hear.1,4 Intensive voice training such as LSVT LOUD (Lee Silverman Voice Treatment) has been shown to be effective, showing that treatment which targets voice may be uniquely beneficial in improving speech production in PD.3
문제 중 하나는 부드러운 목소리에 대한 인식이 감소하여 환자가 자신이 얼마나 큰 소리로 말하는지에 대한 인식이 다른 사람들이 듣는 것과 일치하지 않는다는 것입니다.1,4 LSVT LOUD(리 실버만 음성 치료)와 같은 집중적인 음성 훈련이 효과적인 것으로 나타나 목소리를 대상으로 하는 치료가 파킨슨병의 언어 생산 개선에 고유하게 도움이 될 수 있음을 보여주었습니다.3
Swallowing can impact the ability to take oral medication, and a study with patients living with PD found that bigger capsules were easier to swallow than small tablets, especially if swallowed with cold fizzy drinks as both help to provide sensory feedback to the patient.5,6 Professor Tripoliti’s recommendations included optimizing medication intake and providing individualized swallowing therapy, so that patients can see and understand what happens when they swallow.1
삼킴은 경구 약물 복용 능력에 영향을 미칠 수 있으며, 파킨슨병 환자를 대상으로 한 연구에 따르면 큰 캡슐이 작은 정제보다 삼키기 쉬우며, 특히 차가운 탄산음료와 함께 삼킬 경우 환자에게 감각 피드백을 제공하는 데 도움이 되는 것으로 나타났습니다.5,6 트리폴리티 교수는 약물 섭취를 최적화하고 개별화된 삼킴 치료를 제공하여 환자가 삼킬 때 어떤 일이 일어나는지 보고 이해할 수 있도록 하는 것을 권장합니다.1
Gait and balance
보행 및 균형
Ota Gál, a physiotherapist from Charles University and General University Hospital Prague, noted that gait disturbances can be seen early in the disease, and can be used pre-clinically to aid diagnosis.7 Issues with balance can also be detected in early disease.8
프라하 찰스 대학 및 종합대학병원의 물리치료사 오타 갈은 보행 장애는 질환 초기에 나타날 수 있으며, 임상 전 단계에서 진단에 도움이 될 수 있다고 언급했습니다.7 균형 문제도 초기 질환에서 발견할 수 있습니다.8
Studies have shown that as PD progresses, all gait variables deteriorate and freezing of gait (FoG) increases.9,10 Balance also worsens as PD progresses and cognition worsens, leading to an increase in falls. A meta-analysis across six PD studies showed a 3-month fall-rate in 46% of participants.11
연구에 따르면 파킨슨병이 진행됨에 따라 모든 보행 변수가 악화되고 보행 동결(FoG)이 증가하는 것으로 나타났습니다.9,10 더불어, 파킨슨병이 진행됨에 따라 균형감각이 악화되고 인지력이 저하되어 낙상 위험 또한 증가합니다. 6개의 PD 연구에 대한 메타 분석에 따르면 참가자의 46%가 3개월 내 낙상률을 보였습니다.11
46% of patients fell during a 3-month period9
환자의 46%가 3개월 동안 낙상을 경험했습니다.9
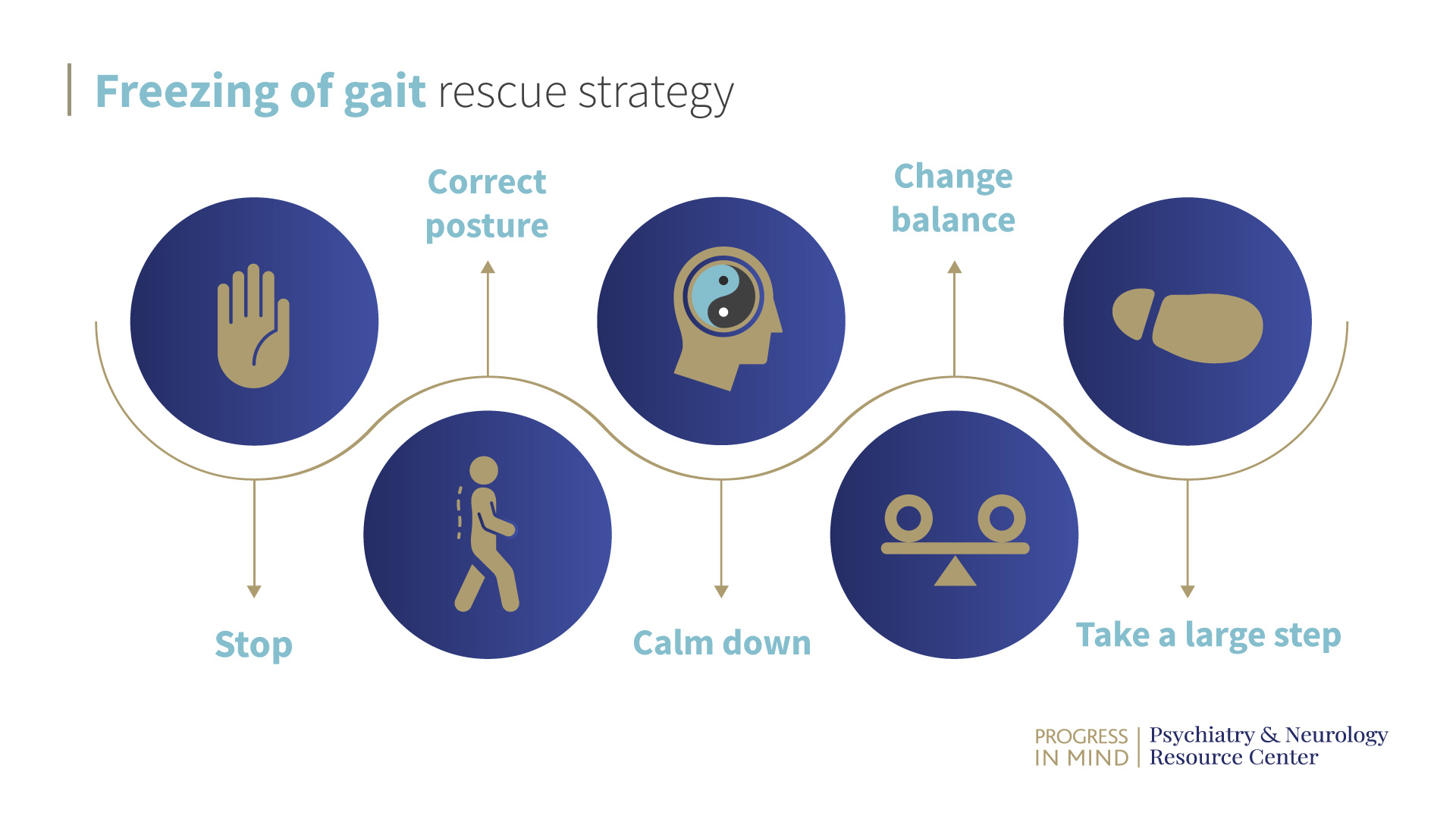
L-dopa has been shown to improve gait, but its effect reduces over time.12 To compensate for this, Ota Gál uses a number of different strategies to address FoG:1
-
Develop a rescue strategy with the patient
-
Increase gait by training on a treadmill
-
Use visual cues, for example stripes and squares on flooring within the house
-
Improve cognitive-motor training, for example with specially developed computer games.
L-도파는 걸음걸이를 개선하는 것으로 나타났지만 시간이 지남에 따라 그 효과가 감소하는 것으로 나타났습니다.12 이를 보완하기 위해 물리치료사 오타 갈은 다음과 같은 다양한 전략을 사용하여 FoG를 해결한다고 했습니다.1
- 환자와 함께 구조 전략을 개발합니다.
-
러닝머신에서 훈련을 통해 걸음걸이를 향상시킵니다.
-
집안 바닥에 줄무늬와 사각형과 같은 시각적 단서를 사용합니다.
-
특수 개발된 컴퓨터 게임 등으로 인지-운동 훈련을 개선합니다.
이러한 구조 전략은 일부 파킨슨병 환자에게는 효과적일 수 있지만, 실제 환경에서는 실행 속도가 느리고 비현실적일 수 있습니다. 따라서 오타 갈은 환자와 논의 후 일부 단계를 생략하여 전략을 완료하는 데 필요한 전체 시간을 줄인다고 말했습니다. 구조 전략의 단계는 다음과 같습니다:
A number of studies have shown that exercise, including resistance, aerobic and strength training, can improve balance in people living with PD.13-16 So getting patients to adhere to exercise regimens could have a positive impact on their day-to-day life with PD.
여러 연구에 따르면 저항 운동, 유산소 운동, 근력 운동을 포함한 운동은 파킨슨병 환자의 균형을 개선할 수 있는 것으로 나타났습니다.13-16 따라서 환자가 운동 요법을 준수하도록 하면 파킨슨병 환자의 일상생활에 긍정적인 영향을 미칠 수 있습니다.
Pain
통증
Pain is a frequent problem for people living with PD, which worsens during the course of the disease and has a severe impact on quality of life.17 Patient education and active management may help alleviate the symptoms, as was discussed in our coverage of other sessions at EAN. Read more in “Highlights from the 9th Congress of the European Academy of Neurology”, here.
통증은 PD 환자에게 빈번한 문제이며, 질병이 진행되는 동안 악화되고 삶의 질에 심각한 영향을 미칩니다.17 환자 교육과 적극적인 관리는 EAN의 다른 세션 보도에서 논의한 바와 같이 증상 완화에 도움이 될 수 있습니다. 자세한 내용은 이곳(제9회 유럽신경학회 학술대회 하이라이트)에서 확인하실 수 있습니다.
Our correspondent’s highlights from the symposium are meant as a fair representation of the scientific content presented. The views and opinions expressed on this page do not necessarily reflect those of Lundbeck.
본 심포지엄 하이라이트는 발표된 과학적 내용을 공정하게 전달하기 위한 것입니다. 이 페이지에 표현된 견해와 의견이 반드시 룬드벡의 의견을 반영하는 것은 아닙니다.




